
Şarbona neden olan B. anthracis , sık kullanılan biyolojik silahlar arasında yer almaktadır. Bakterinin üretilmesi kolay ve ucuzdur. Gram pozitif, aerobik, sporlu ve hareketsiz bir basildir.
İnsanlarda, B. anthracis sporlarının solunum, sindirim yolu ile alınması ve cilt ile teması sonucu hastalık oluşmaktadır. Sporları kuruluk, ısı, ultraviole ışını, gama radyasyon ve çeşitli dezenfektanlara dirençlidir. Biyolojik silah olarak B. anthracis sporları sıklıkla aerosol olarak kullanılmakta ve yüksek oranda hastalığa ve mortaliteye neden olmaktadır.
İnhalasyon şarbonunun yüksek mortalite oranına sahip olması, spor oluşturması ve diğer biyolojik ajanlar ile karşılaştırıldığında çevresel koşullara dayanıklı olması, biyolojik ajan olarak sık kullanılmasını açıklamaktadır. Cilt şarbonu, günümüzdeki antibiyotik tedavisi ile öldürücü olarak düşünülmemektedir. Gastrointestinal (GİS) formu son derece nadir görülmektedir. Amerika Birleşk Devletleri’nde (ABD) görülen son terör saldırısında da GİS şarbonu görülmemiştir. İnhalasyon şarbonunun mortalite oranı
iken, 2001 yılında ABD’deki biyoterörizm atağında %45 olarak saptanmıştır. Mortalite oranının düşmesinde yoğun bakım koşulları ve yoğun antibiyotik tedavisinin etkili olduğu düşünülmektedir. İnhalasyon şarbonunda insandan insana bulaş bildirilmemiştir.
Sporlar makrofajlar tarafından fagosite edilip, bölgesel lenf nodlarına taşınmaktadır. Makrofajlarda bulunan endosporlar germinasyona uğrayarak, virulans faktörlerini salgılayan vegetatif bakterilere dönüşmektedirler. Ancak, sporlar hemen germinasyona uğramazlar. Konak ta vegetatif forma geçiş inhalasyondan haftalar sonrasına kadar uzayabilmektedir. Başlangıç semptomları temastan ortalama dört gün (1-6 gün) sonra oluşmaktadır.
Sverdlovsk’da 1979 yılında meydana gelen şarbon epidemisinde hastalık temastan 2-43 gün sonra ortaya çıkmıştır. ABD’de 2001 yılındaki şarbon epidemisinde ortalama inkübasyon periyodu 7 gün olarak saptanmıştır. Hayvan modellerinde ise, inkübasyon periyodunun uzadığı gösterilmiştir.
Deneysel bir çalışmada, temastan 58 gün sonra ölümcül hastalık oluştuğu görülmüş, bir başka çalışmada da maymun mediastinal lenf nodlarında temastan 100 gün sonra etken saptanmıştır. Bu nedenle proflaksinin uzun süre verilmesi gerekmektedir. Hayvan çalışmalarında 1-3 sporun bile infeksiyona neden olabileceği gösterilmiştir. İnkübasyon dönemi B. anthracis sporlarının miktarı ile ilişkilidir.
İnhalasyon şarbonu bifazik klinik seyir göstermektedir. Başlangıç semptomları viral üst solunum yolu infeksiyonuna benzer şekilde hafif ateş, kuru öksürük, halsizlik, miyalji, dispne, baş ağrısı, kusma, karın ağrısı ve göğüs ağrısı olabilmektedir. Kısa süreli klinik düzelmeden sonra ikinci faz başlar, ani başlangıçlı ve titreme ile yükselen ateş, terleme, akut dispne, retrosternal göğüs ağrısı, siyanoz ve şok ortaya çıkmaktadır.
Şarbon tanısında örnekler, mutlaka antibiyotik tedavisinden önce alınmalıdır. Bir dozluk antibiyotik tedavisi bile kültürde üremeyi engellemektedir. Özellikle inhalasyon şarbonunda kan kültürleri alınmalıdır. Balgam kültürleri çoğunlukla tanıda yardımcı değildir. 2001 yılında ülkemizde de alınan burun sürüntü kültürlerinin tanısal değeri bilinmemektedir. Negatif sürüntü kültürü, B. anthracis ile teması dışlamamaktadır.
Şarbon vakaları ile karşılaşıldığında, aşağıdaki özelliklerin varlığında terör saldırısı düşünmek gerekir;
B.anthracis sporlarının püskürtme tarzında atıldığı yerde reaerosolizasyon riski çok düşüktür. Antraksa maruz kalmış hastaları dekontamine etmek için önerilen plan aşağıda sıralanmıştır;
Biyolojik savaş için kullanılan etkenlerin proflaksi ve tedavisinde, direnç göz önünde bulundurulmalıdır. Askeri ya da terörist ilişkili laboratuvarlarda patojenik bakterilere virulans genleri ve direnç kazandırılması endişe vericidir. B. anthracis izolatları (2001 dahil) florokinolonlar, rifampisin, tetrasiklin, vankomisin, imipenem, meropenem, kloramfenikol, klindamisin, sefazolin, linezolid ve aminoglikozitlere duyarlı saptanmıştır. Penisilinler proflaksi ve tedavide kullanılmıştır. Ancak, modern tekniklerle, bu bakterinin penisilinaz geni ve ürünlerini düşük düzeyde sentezlediği gösterilmiştir. İnhalasyon şarbonunda olduğu gibi, özellikle mikroorganizma sayısının
yüksek olduğu durumlarda, penisilin ile tedavi sırasında yüksek oranda penisilinaz üretiminin indüklenebileceği göz önünde bulundurulmalıdır. Şarbon tedavisinde siprofloksasinin etkinliği insanlarda çalışılmamış olmasına karşın, hayvan modellerinde etkinliğinin yeterli olduğu gösterilmiştir. Hayvan çalışması olmamasına rağmen in vitro veriler diğer florokinolonların eşit etkinlikte olduğunu göstermektedir. İnhalasyon şarbonun tedavisi ve temas sonrası proflaksisinde penisilin, tetrasiklin ve siprofloksasin ABD Gıda ve İlaç Sanayi Ajansı (FDA) tarafından onay almış ilaçlardır.
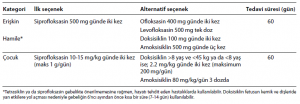
Aralık 2001’de, CDC tarafından, inhalasyon şarbonu riski bulunan durumlarda üç farklı proflaksi seçeneği sunulmuştur;
B.anthracis protektif antijeni ile hazırlanmış aşı, 1965 yılında ABD’de temas öncesi proflaksi için lisans almıştır. Aşı 0.5 ml dozda 0., 2. ve 4. haftalar, 6., 12. ve 18. aylarda ve risk devam ediyorsa, yıllık olarak önerilmektedir.
Sağlıklı 18-65 yaş grubundaki erişkinlere aşı uygulanabilmektedir. Aşı, lokal reaksiyonlara (eritem, ödem, endurasyon) ve nadir olarak da ateş, titreme, yaygın ağrı ve kusma gibi sistemik reaksiyonlara neden olabilmektedir. Aşı koruyuculuğu sekizinci haftada yeterli düzeye ulaştığı ve 100’üncü haftada %88 olarak devam ettiği hayvanlarda gösterilmiştir. İnsanlarda ikinci dozdan sonra %88 ve üçüncü dozdan sonra >%95 immün cevap gelişmekterdir.
Günümüzde uygulanan bu ilk jenerasyon aşıların geliştirilmesi gerekmektedir. Yan etkileri daha az olan ve daha az sayıda enjeksiyon gerektiren güven li ve koruyucu aşılara ihtiyaç vardır. ABD’de yeni bir rekombinant protektif antijen (rPA) aşısının etkinliği ve güvenilirliği araştırılmaktadır.
Sonuç olarak, daha uzun yıllar kendinden söz ettireceğe benzeyen biyoterörizm, tüm ülkelerde olduğu gibi ülkemiz içinde yadsınamaz bir gerçektir. Acil servisler bu tür saldırıları erken aşamada karşılayacak birimler olacaktır. Bu nedenle acil servis çalışanlarının olası bir biyoterör saldırını erken fark etmeleri, gerekli dekontaminasyon önlemlerini almaları ve kontamine olmuş kişilere uygun profilaktik tedavilerin uygulanması konularında eğitilmeleri gereklidir. Hastanelerin, acil servislerinin alt yapılarını ve hastane afet planlarını bu doğrultuda hazırlanması gereklidir.
Kaynak: Biyoterörizm ve Şarbon (Bioterrorism and anthrax), Türkiye Acil Tıp Dergisi Turk J Emerg Med 2009;9(4):185-190, Mustafa SERİNKEN,1 Selda Sayın KUTLU